2025-06-01、
本日のお題は、社会問題の一つですが、子供の自殺が増えてきている事についてです。
まずは、下記の記事を読んでみて下さい。
・子どもの自殺はなぜ増えているのか~原因と動機は何か、私たちにできることは何か~【調査情報デジタル】
人間を長い間やっていれば、「死にたい」と思う事は、一度や二度くらいはあるものですが、なぜ、自ら死ねなかったのかと云えば、怖かったからでしょう。
しかし、これから説明するように、色々な環境に晒されて、我慢すると脳がおかしくなるのです。そして、おかしくならない限り、半分以上は恐怖心が無くなり自分で死にたいとは思わないはずです。そして、それは子供も大人も同じでしょう。
生き物の「細胞」は「アポトーシス」と言って、自死する機能を有していますが、ヒトは「脳」がおかしくならない限り自死しないでしょう。
ですので、どんな状況に晒されると、「脳」のどこがおかしくなるかをちゃんと押さえて、認識する必要がありますが、かなり高度な知識ですので、頭の悪い奴には、認識するのは無理でしょう。
1.主な原因は
日本において子供の自殺が増加している背景には、複数の要因が複雑に絡み合っていると考えられるが、主な原因として、以下のような点が挙げられます。
1)学校に関する問題
■学業不振・進路に関する悩み:
成績の低下や、受験、将来の進路に対する不安が大きなストレスとなることがあります。
■友人関係の悩み(いじめを含む):
友人との関係がうまくいかないことや、いじめが深刻な心理的負担となり、孤立感を感じさせることがあります。部活動・先生との関係: 部活動でのプレッシャーや人間関係、教師との関係に悩みを抱えるケースも見られます。
2)家庭に関する問題
■親子関係の不和:
親子間のコミュニケーション不足、過度な期待、厳しいしつけ、DV(家庭内暴力)やネグレクト(育児放棄)などが、子供の精神状態に悪影響を及ぼすことがあります。
■保護者の経済・生活問題:
家庭の経済的な困難や、保護者の病気、失業、多額の負債などが、子供に不安や負担を与えることがあります。
■保護者の精神疾患や離婚・再婚など:
家庭環境の変化や保護者の精神的な問題が、子供の心の安定を揺るがす要因となることがあります。
3)個人的な要因
■精神疾患等:
うつ病などの精神疾患を抱えている場合、自殺リスクが高まります。適切な精神科治療や支援が受けられていないケースも指摘されています。
■性格傾向:
孤立しやすい、依存的、衝動的、極端な完璧主義といった性格傾向が、ストレスへの対処を難しくし、自殺行動につながることがあります。
■自傷行為の経験:
自傷行為を経験している子供は、自殺を考える傾向が強いとされています。
■SNSの影響:
SNSでの誹謗中傷や、情報過多による心理的プレッシャーなども影響している可能性が指摘されています。
2. SOSの出しにくさ・支援の不足
・孤立:
学校でも家庭でもサポートが得られない状況に置かれている子供がいます。
・SOSの出し方の教育不足:
苦しい時に助けを求めることや、その方法を知らない子供もいます。
・支援体制の課題:
自殺に至る子供の中には、必要な支援や治療が適切に受けられていなかった事例も報告されています。また、自殺の動機が「不明」とされているケースが約半分に上ることも、課題の特定と対策を難しくしています。
・最近の傾向
警察庁の統計によると、小中高生の自殺者数は、近年高止まりの傾向にあり、特に女子生徒の自殺者数が増加している年もあります。原因・動機別では、経済・生活問題の増加が顕著であったり、学校問題が増加傾向にあるというデータも出ています。
政府や関係機関は、これらの状況を受けて、相談窓口の周知、SOSの出し方に関する教育の推進、教員や保護者への研修、心の健康観察の導入、自殺危機対応チームの設置など、子供の自殺対策の強化に取り組んでいます。
3.割合的には、どの事例が多いのか?
子供の自殺の原因は多岐にわたり、一つに特定することが難しいケースが多いですが、統計から見ると、特定の要因が高い割合を占めていることが分かります。
警察庁や文部科学省の統計によると、小中高生の自殺の原因・動機としては、大きく分けて以下の項目が上位に来る傾向があります。
■学校問題:
学業不振、進路に関する悩み、友人関係の悩み(いじめを含む)、部活動、教職員との関係など。
■健康問題:
うつ病などの精神疾患、身体の病気など。
■家庭問題:
親子関係の不和、保護者の経済的困難、保護者の精神疾患、離婚・再婚など。
具体的な割合については、調査年度や調査方法によって多少の変動がありますが、近年の傾向として以下の点が挙げられます。
■「不詳」の割合が高い:
子供の自殺の場合、遺書がないなど、原因・動機が明確に特定できない「不詳」の割合が比較的高い傾向にあります。これは、子供がSOSを出しにくかったり、複雑な要因が絡み合っているためと考えられます。
■年齢層による違い:
・小学生:
「家庭問題」の割合が高い傾向にあります。
・中学生・高校生:
「学校問題」が最も高い割合を占める傾向にあります。特に女子高校生では「健康問題」も高い割合を占めています。
■男女別の違い:
・女子中学生: 「不詳」「その他家族関係の不和」「学業不振」の増加が指摘されています。
・男子高校生: 「病気の悩み・影響(うつ病)」の増加が見られます。
・女子高校生: 「病気の悩み・影響(その他の精神疾患)」「不詳」「病気の悩み・影響(うつ病)」の増加が指摘されています。
■具体的な数値例(令和4年度の警察庁統計を参考にすると):
文部科学省が公表しているデータでは、令和4年度の小中高生の自殺の原因・動機について、以下のような項目が挙げられています(複数回答の場合を含む)。
・精神科治療歴有: 13.5%
・独特の性格傾向: 10.5%
・自殺をほのめかしていた: 10.1%
・不登校又は不登校傾向: 9.9%
・保護者との不和: 9.9%
・友人関係での悩み(いじめを除く): 7.9%
・孤立感: 7.5%
・学業不振: 6.9%
・保護者の離婚: 6.5%
このように、単一の明確な原因というよりは、**「学校問題」「家庭問題」「健康問題」**が主な大分類として挙げられ、その中でも不登校、学業不振、友人関係、親子関係の不和、精神疾患などが具体的な要因として高い割合を占めていると言えます。
そして、これらの要因が複合的に作用して自殺に至るケースが多いと考えられています。子供の自殺の原因は多岐にわたり、一つに特定することが難しいケースが多いですが、統計から見ると、特定の要因が高い割合を占めていることが分かります。
4.精神疾患が多いように思うが、親の代から続いているようだが、なぜ、こんなに親や家族の影響を受けてしまうのか?
お子さんの精神疾患が、親や家族の影響を受けているケースは少なくありません。これは、いくつかの複雑な要因が絡み合っているためです。
1)親や家族が子どもに与える影響
子どもが親や家族の影響を強く受ける主な理由としては、以下の点が考えられます。
■遺伝的要因:
精神疾患の中には、遺伝的な素因が関与するものがあります。
たとえば、うつ病や双極性障害、統合失調症などは、親がこれらの疾患を抱えている場合、子どもにも発症リスクが高まることが知られています。これは、特定の遺伝子が脳の機能や神経伝達物質のバランスに影響を与えるためです。
■環境的要因:
・生育環境の共有:
子どもは、その成長過程において親や家族と最も長く密接に関わります。家庭内の雰囲気、親の精神状態、育児スタイル、家族間のコミュニケーションの質などが、子どもの心の健康に大きな影響を与えます。例えば、親が精神的に不安定だと、子どもは常に不安を感じたり、適切な愛情やケアを受けられないと感じたりすることがあります。
・ストレスへの対処方法の学習:
親がストレスにどのように対処するかを子どもは見て学びます。
親が不適切なストレス対処法(例:感情的になる、問題を避ける、アルコールに依存するなど)をとる場合、子どもも同じような対処法を身につけてしまう可能性があります。
・心理的虐待やネグレクト:
親が精神疾患を抱えている場合、意図せずとも子どもへの心理的虐待(暴言、無視、過度な期待など)やネグレクト(育児放棄)につながることがあります。これにより、子どもの自己肯定感が著しく低下し、トラウマを抱え、精神的な問題を発症しやすくなります。
—関連記事—
・【社会問題:児童虐待、DV】 児童虐待 昨年(2020年)度は20万件超で過去最多 厚労省まとめ
・愛着形成の問題:
乳幼児期における親との安定した愛着関係は、子どもの心の安定と社会性の発達に不可欠です。
親の精神状態が不安定だと、一貫した愛情や応答が得られず、愛着形成に問題が生じることがあります。これは、将来的な人間関係や感情の調整に困難をもたらす可能性があります。
—関連記事—
・【書籍紹介】愛着障害と複雑性PTSD 生きづらさと心の傷をのりこえる 岡田尊司(著)
■社会経済的要因:
親の精神疾患が原因で、家庭が経済的に困窮したり、社会的に孤立したりする場合があります。このような環境は、子どもにさらなるストレスを与え、精神的な負担を増大させることがあります。
■世代間連鎖:
上記の要因が複雑に絡み合い、親の精神的な問題が子どもに、そしてそのまた子どもへと世代を超えて引き継がれてしまう「世代間連鎖」という現象が起こりえます。これは、単に遺伝だけでなく、家庭環境や学習された行動パターンが影響していると考えられます。
これらの要因はそれぞれ独立しているわけではなく、互いに影響し合いながら、子どもの精神状態に深く関わっています。親や家族が精神的な問題を抱えている場合、子どもへのサポート体制を整えることの重要性がより高まります。
5.うつ病から自殺に至るまでの脳のメカニズムで云うと、どのように影響を受けて、通常でない脳の状態なるのか?
うつ病から自殺に至るまでの脳のメカニズムは非常に複雑であり、単一の要因で説明できるものではありません。複数の神経生物学的変化が相互に作用し、正常な脳の状態から逸脱していくと考えられています。
以下に、主要なメカニズムと影響を受ける「脳」の領域について詳しく説明します。
1)神経伝達物質の異常
うつ病の病態において最も古くから提唱されているのが、脳内の神経伝達物質のバランス異常です。特に以下の3つのモノアミン系神経伝達物質の機能低下が重要視されています。
■セロトニン (Serotonin: 5-HT):
・役割:
気分、感情、睡眠、食欲、衝動性、痛み知覚などを調整する「幸せホルモン」とも呼ばれます。
・うつ病での変化:
セロトニン系の活動低下は、抑うつ気分、不安、衝動性、焦燥感、不眠、食欲不振など、うつ病の多様な症状に関与します。
特に、自殺既遂者や自殺企図者の脳では、セロトニン系の機能低下(セロトニン受容体の感受性変化やセロトニン代謝産物の減少など)が報告されており、衝動性や攻撃性の制御に関わるセロトニン機能の低下が、自殺行動のリスクを高めると考えられています。
■ノルアドレナリン (Noradrenaline: NA):
・役割: 意欲、覚醒、集中力、ストレス応答などを調整します。
・うつ病での変化:
ノルアドレナリンの機能低下は、意欲の低下、集中力の欠如、疲労感、無気力感などに関与します。
■ドーパミン (Dopamine: DA):
役割: 報酬系(快感)、動機づけ、興味、学習、運動制御などに関与します。
・うつ病での変化:
ドーパミンの機能低下は、興味の喪失(アパシー)、喜びを感じられない(アンヘドニア)、活動性の低下などに関与します。
これらの神経伝達物質の量が減少したり、それらを受け取る受容体の機能が変化したりすることで、神経細胞間の情報伝達がうまくいかなくなり、結果として感情や思考、行動に異常が生じます。
——————————————————
2)神経伝達物質のそれぞれの役割
神経伝達物質は、脳内の神経細胞(ニューロン)間で情報を伝えるための化学物質であり、私たちの思考、感情、行動、身体機能のすべてに深く関わっています。非常に多くの種類が存在しますが、ここでは特に主要なものとその役割について説明します。
(1)モノアミン系神経伝達物質(精神疾患との関連が深い)
・セロトニン (Serotonin: 5-HT)
役割: 気分、感情、睡眠、食欲、衝動性、痛み知覚、体温調節などを幅広く調整する「幸せホルモン」とも呼ばれます。心の安定や平静さをもたらす重要な役割を担います。
バランスが崩れると:
不足: うつ病、不安障害、パニック障害、強迫性障害、衝動性亢進、不眠、食欲不振、消化器症状(便秘や下痢)など。
過剰: セロトニン症候群(稀だが、薬物の相互作用などで起こりうる)
・ノルアドレナリン (Noradrenaline / Norepinephrine: NA)
役割: 覚醒、注意、集中力、意欲、ストレス応答(闘争・逃走反応)などに関与します。心拍数や血圧の上昇にも関わります。
バランスが崩れると:
不足: 意欲低下、集中力不足、疲労感、無気力感、うつ病の症状。
過剰: 不安、興奮、パニック、高血圧、動悸、多汗など。
・ドーパミン (Dopamine: DA)
役割: 報酬系(快感、喜び)、動機づけ、意欲、運動調節、学習、記憶などに関与します。「やる気ホルモン」とも呼ばれ、目標達成時の喜びや達成感を司ります。
バランスが崩れると:
不足: パーキンソン病(運動障害)、意欲低下、無気力、アンヘドニア(快感喪失)、抑うつ症状。
過剰: 統合失調症(幻覚や妄想)、躁状態、依存症。
(2)アミノ酸系神経伝達物質(脳の基本的な機能に関与)
・GABA (Gamma-Aminobutyric Acid: γ-アミノ酪酸)
役割: 脳内で最も主要な抑制性神経伝達物質。神経細胞の過剰な興奮を抑え、精神的な興奮や不安を鎮める作用があります。リラックス効果をもたらします。
バランスが崩れると:
不足: 不安、不眠、てんかん、パニック発作、筋肉のけいれん。
・グルタミン酸 (Glutamate)
役割: 脳内で最も主要な興奮性神経伝達物質。学習、記憶、思考といった高次認知機能に不可欠な役割を担います。
バランスが崩れると:
過剰: 神経細胞毒性(過剰な興奮による神経細胞の損傷)、てんかん、脳卒中後の神経損傷。
不足: 認知機能の低下。
(3)その他の主要な神経伝達物質
■アセチルコリン (Acetylcholine: ACh)
・役割:
運動神経と筋肉の接合部で働き、筋肉の収縮を制御します。脳内では、学習、記憶、注意、睡眠(特にレム睡眠)などに関与します。副交感神経の神経伝達物質でもあり、心拍数の低下、消化機能の促進などにも関わります。
バランスが崩れると:
・不足: アルツハイマー病(記憶障害)、重症筋無力症(筋肉の脱力)。
・過剰: 吐き気、下痢、発汗過多など。
■ヒスタミン (Histamine)
・役割:
覚醒、注意、食欲、睡眠覚醒サイクル、アレルギー反応などに関与します。
バランスが崩れると:
・過剰: アレルギー症状(かゆみ、くしゃみ)、不眠。
・不足: 傾眠、注意力の低下。
■エンドルフィン (Endorphin)
・役割:
脳内で作られる内因性のオピオイドペプチドで、「脳内麻薬」とも呼ばれます。強力な鎮痛作用を持ち、幸福感や陶酔感、多幸感をもたらします。ストレスや運動(ランナーズハイ)、痛みなどによって分泌されます。
バランスが崩れると:
疼痛の感じ方、気分に影響。
これらの神経伝達物質は、それぞれが単独で機能するのではなく、複雑なネットワークを形成し、互いに影響し合いながら脳の働きを調節しています。そのため、一つの神経伝達物質のバランスが崩れると、他の物質の機能にも影響が及び、全体的な脳機能の異常につながることがあります。これが、精神疾患やその他の神経系の問題が生じるメカニズムの根底にあると考えられています。
3)脳構造と機能の変化
うつ病では、特定の脳領域において構造的・機能的な変化が観察されます。これらの変化が、抑うつ症状や自殺念慮に深く関わると考えられています。
■前頭前野 (Prefrontal Cortex: PFC):
・役割:
思考、判断、意思決定、感情の制御、計画性、問題解決といった高次認知機能の中枢です。特に、腹内側前頭前野 (ventromedial prefrontal cortex: vmPFC) は感情の調整や意思決定に、背外側前頭前野 (dorsolateral prefrontal cortex: dlPFC) は実行機能や作業記憶に関与します。
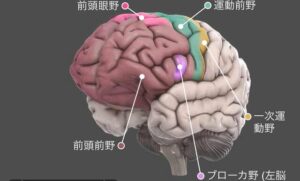
・うつ病での変化:
うつ病患者では、前頭前野の活動低下や容積の減少が報告されています。これにより、感情の抑制が困難になったり、ネガティブな思考にとらわれやすくなったり、問題解決能力が低下したりします。自殺念慮を持つ患者では、特に前頭前野(特に眼窩部や内側前頭前皮質)の機能異常が指摘されており、衝動的な行動や適切なリスク評価ができない状態に関与すると考えられます。
■扁桃体 (Amygdala):
・役割:
恐怖、不安、怒りといった感情の処理や記憶に関わる部位です。
・うつ病での変化:
扁桃体の過活動が報告されています。これにより、不安感や恐怖感が強まり、ネガティブな感情に対して過敏に反応するようになります。ストレスに対して過剰な反応を示し、うつ病の症状を悪化させる要因となります。
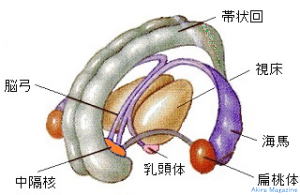
■海馬 (Hippocampus):
役割: 記憶(特にエピソード記憶)や学習、感情の制御に関与します。ストレス応答にも重要な役割を担います。
うつ病での変化: 慢性的なストレスにより海馬の萎縮や神経新生の抑制が報告されています。これにより、記憶力や学習能力の低下、感情の調整が困難になる可能性があります。また、海馬はストレスホルモンであるコルチゾールの受容体が多く存在するため、過剰なコルチゾールに脆弱です。
■帯状回 (Cingulate Cortex):
役割: 感情、認知、注意、痛み知覚の統合に関与します。特に前帯状回 (anterior cingulate cortex: ACC) は感情と認知の橋渡しをします。
うつ病での変化: 活動の異常が報告されており、ネガティブな情報処理や感情の過剰な反芻(rumination)に関与していると考えられます。
4)ストレス応答系の異常 (HPA軸の機能異常)
視床下部-下垂体-副腎皮質系 (Hypothalamic-Pituitary-Adrenal axis: HPA axis) は、ストレスに対する身体の主要な応答系です。
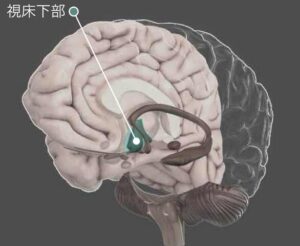
・役割:
ストレスを感じると、視床下部からCRH(副腎皮質刺激ホルモン放出ホルモン)が分泌され、下垂体を刺激してACTH(副腎皮質刺激ホルモン)を放出させます。ACTHは副腎皮質を刺激し、コルチゾール(ストレスホルモン)を分泌させます。
コルチゾールは通常、ストレスに対処するために一時的に上昇しますが、ストレスが解消されるとフィードバック機構により分泌が抑制されます。
・うつ病での変化:
うつ病患者では、HPA軸の過活動が報告されており、コルチゾールの慢性的な高分泌が見られます。コルチゾールは脳の神経細胞に毒性を持つことが知られており、特に海馬の萎縮や神経細胞の損傷を引き起こす可能性があります。
このHPA軸の異常は、うつ病の症状悪化や再発リスク、そして自殺リスクを高めることが示唆されています。
5)神経栄養因子の減少
脳由来神経栄養因子 (Brain-Derived Neurotrophic Factor: BDNF) は、神経細胞の生存、成長、分化、シナプス形成などを促進するタンパク質です。
・うつ病での変化:
うつ病患者の脳ではBDNFのレベルが低下していることが報告されています。BDNFの減少は、神経細胞の可塑性(環境変化に適応して神経回路を再構築する能力)を低下させ、ストレスへの適応力を弱め、うつ病の発症・悪化に関与すると考えられています。
6)脳内炎症
近年、うつ病と脳内炎症の関連が注目されています。
■メカニズム:
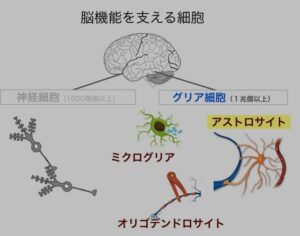
慢性的なストレスや身体の炎症性疾患があると、炎症性サイトカイン(IL-1β, TNF-αなど)と呼ばれる物質が脳に侵入したり、脳内の免疫細胞である「ミクログリア」が活性化したりすることで、神経炎症が引き起こされます。
■うつ病での影響:
脳内炎症は、神経伝達物質のバランスを崩したり、神経細胞に損傷を与えたりすることで、抑うつ症状を引き起こしたり悪化させたりすると考えられています。特に、自殺念慮を持つ患者の死後脳では、ミクログリアの過剰な活性化が報告されており、脳内炎症が自殺行動に影響を与える可能性が示唆されています。
—関連記事—
・【重要記事】うつ病になりやすい、特に発達障害(自閉症)と「産後うつ」についてです。
・【書籍紹介】殺人に至る「病」 精神科医の臨床報告 岩波 明 (著)
7)その他
■遺伝的要因:
自殺行動には遺伝的素因が関与することが示されており、特にセロトニン系の遺伝子多型などが関連すると考えられています。
■認知バイアス:
ネガティブな情報に過剰に注意を向けたり、状況を悲観的に解釈したりする認知の偏りも、うつ病や自殺念慮を悪化させる要因となります。これは、前頭前野と扁桃体の機能異常とも関連します。
これらのメカニズムが複合的に作用し、脳が通常でない状態(機能不全)に陥ることで、強い抑うつ気分、絶望感、自己価値の低下、衝動性の亢進などが生じ、最終的に自殺という行動に至る可能性が高まると考えられています。
—関連記事—
・【社会心理学】世の中、頭のおかしい人間がたくさんいるが、「認知バイアス」について考えてみる
・【重要記事:精神医療の現状について】成人のASD・ADHDの診断は、幼少期の状況などの丁寧な聴取が必要
・「発達障害」という言葉だけが先行し、脳科学の「社会の理解が進んでいない」
・【書籍紹介】「自閉症の世界」 多様性に満ちた内面の真実
・【書籍紹介】殺人に至る「病」 精神科医の臨床報告 岩波 明 (著)
・愛着障害について 「愛着」とは何ぞや。。「愛着」がなぜ必要か
Sponsored Links
コメント